Ruusu lapsilla

Kirjoittanut ja tarkastanut ihotautilääkäri Maria del Carmen Hernandez
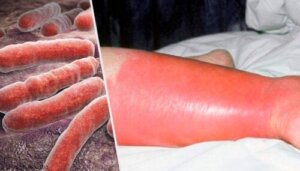
Ruusu (erysipelas) on lapsilla yksi merkittävimmistä sairaalahoidon ja sairastuvuuden syistä. Se on hyvin yleinen syy lasten lääkärikäynteihin perusterveydenhuollossa. Useimmiten ruusu johtuu bakteeri-infektiosta, joka vaikuttaa orvasketeen ja verinahan ulompaan kerrokseen.
Ruusu (erysipelas) lapsilla: aiheuttajat
Ruusu on ihotulehdus orvaskedessä ja verinahan nystykerroksessa. Se voi kuitenkin levitä myös ihon uloimman kerroksen imusolmukkeisiin.
Kasvoissa esiintyvä ruusu (5–20 % tapauksista) johtuu enimmäkseen A-ryhmän beetahemolyyttisesta streptokokista, joka tunnetaan nimellä Streptococcus pyogenes. Sen sijaan alaraajojen ruusu (80 % tapauksista) liittyy B-, C- tai G-ryhmän streptokokkiin.
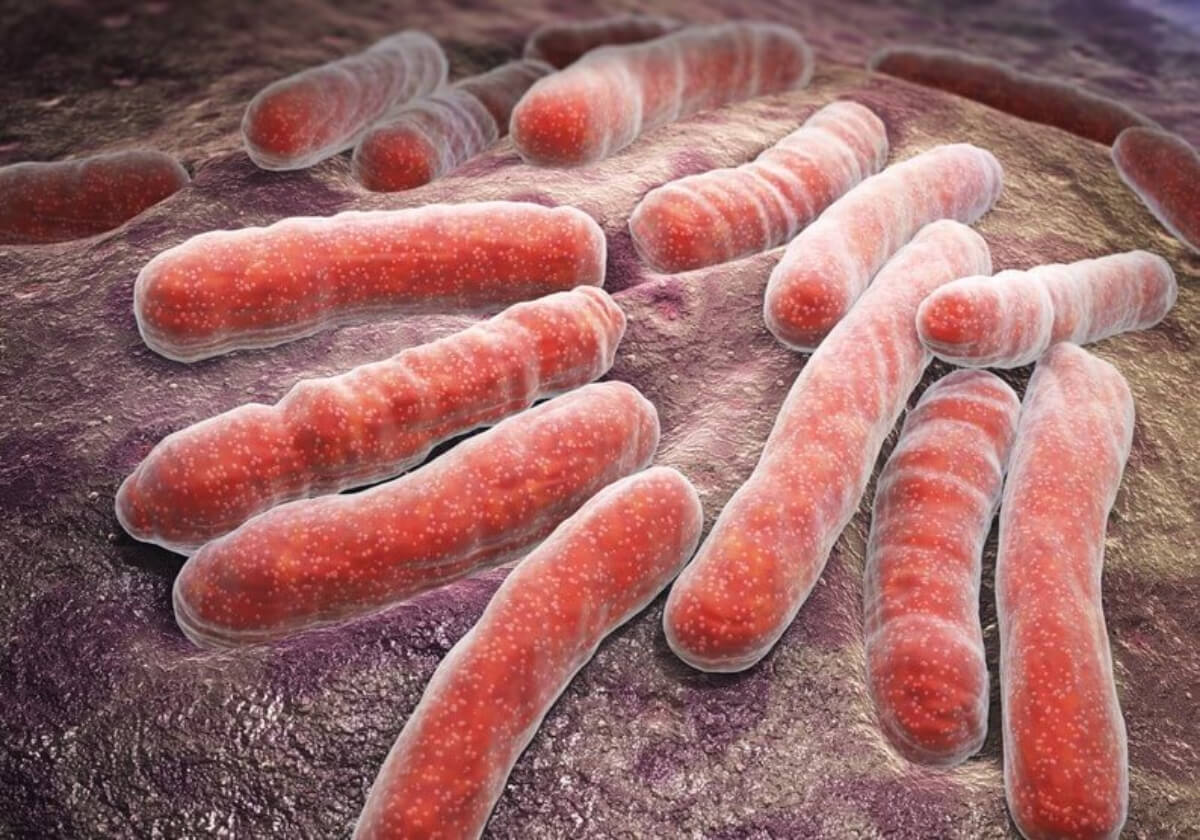
Ihon haavaumat ovat ensimmäinen askel taudin synnyssä. Bakteerit voivat päästä sisään monista kohdista ja alkaa lisääntyä:
- Leikkaushaavat
- Hyönteisten puremat
- Pienet haavat
- Laskimohaavat
- Vesirokon aiheuttamat raapimishaavat
Infektio leviää ja tunkeutuu suoraan imunestejärjestelmään aiheuttaen taudin.
Kliiniset ilmentymät
Ruusua epäiltäessä lapsi tulee tutkia mahdollisen ihovaurion tai hiljattaisen nielutulehduksen varalta.
Paikalliset oireet
The New England Journal of Medicine -lehdessä julkaistun katsauksen mukaan lasten ruusulle on ominaista punoittava, tarkkarajainen ja turvonnut ihoalue, jonka yleisin sijaintipaikka on alaraaja ja toiseksi yleisin kasvot.
Paikallisia oireita ovat useimmiten seuraavat:
- Kipu
- Imusuonitulehdus
- Paikallinen adenopatia
Ruususta kärsivät lapset saattavat valittaa infektioalueen polttelusta, arkuudesta tai kutinasta.
Yleisoireet
Yleisoireiden vaikeusaste voi vaihdella. Yleisimmät oireet on lueteltu alla:
- Kuume
- Neutrofiilinen leukosytoosi
- Akuuttivaiheen reaktanttien lisääntyminen (C-reaktiivisen proteiinin lisääntyminen)
Yksi mahdollinen sisäänpääsyreitti voi olla sienitauti, minkä vuoksi sormenvälit tulee tutkia maseroitumisen, hilseilyn tai halkeamien varalta.
Erotusdiagnoosi tehdään selluliitti-infektion kanssa. Selluliitti-infektio on epätarkkarajainen ja se kehittyy hitaammin.
Saatat olla kiinnostunut tästäkin artikkelista: Vyöruusu lapsilla: oireet ja hoito
Ruusuun liittyvät komplikaatiot
Ruusu voi kehittyä lapsilla vakavaksi yleisinfektioksi, mutta se on harvoin hengenvaarallinen. Vaikeimmillaan sairaus aiheuttaa rakkuloita, vesikkeleitä ja jopa kuolion.
Merkittävimpiä paikallisia komplikaatioita ovat:
- Märkäpaiseet
- Tulirokko
- Keuhkokuume
- Aivokalvontulehdus
- Ihokuolio
- Hemorraginen purppura
- Tromboflebiitti
- Rakkuloiden muodostuminen
Ruusun hoito
Ruusua epäiltäessä on aloitettava streptokokkiin tehoava antibioottihoito.
Suun kautta otettavat antibiootit
Ensilinjan hoito ruusuun on penisilliini tai sen puolisynteettiset johdannaiset, joiden antotapa riippuu kliinisen kuvan vaikeusasteesta.
Suun kautta annettavan hoidon kesto on useimmiten viisi päivää. Jos tila ei kohene tässä ajassa, hoidon kesto voi olla 10–14 päivää.
Sairaalahoito
Toisinaan potilas saatetaan joutua ottamaan sairaalahoitoon. Näitä tilanteita ovat:
- Kuolioitumista aiheuttava infektio
- Systeemisen myrkytyksen merkit tai korkea kuume
- Immunosuppressiopotilaat
- Potilaat, jotka noudattavat huonosti lääkitystä ja seurantaa
- Avohoidon epäonnistuminen
Tukitoimenpiteet
Tukihoitoon kuuluvat kylmähauteet, nesteytys, parasetamoli tai alaraajojen kohottaminen. Jotkut tutkimukset neuvovat välttämään ibuprofeenia ei-steroidisena tulehduskipulääkkeenä, koska se todennäköisesti lisää nekrotisoivan faskiitin esiintyvyyttä ja vaikeusastetta.
Jos lapsella on kuoliota tai märkäpaiseita, tarvitaan kirurgista puhdistusta. Imeväisikäiset ja immuunipuutteiset henkilöt tulee ottaa sisään sairaalaan.
Huomioitavaa lasten ruususta
Lasten ruusulla on useimmiten hyvä ennuste ja se hoidetaan yleensä avohoidossa. Toisin sanoen se reagoi hyvin suun kautta otettaviin antibiootteihin.
Diagnoosi on yleensä kliininen, mutta epäselvissä tapauksissa potilas on lähetettävä ihotautilääkärille. Lääkäri määrää noudatettavan hoidon tai toteutettavat toimenpiteet. Itselääkitystä tulee ehdottomasti välttää tällaisissa sairauksissa.
Ruusu (erysipelas) on lapsilla yksi merkittävimmistä sairaalahoidon ja sairastuvuuden syistä. Se on hyvin yleinen syy lasten lääkärikäynteihin perusterveydenhuollossa. Useimmiten ruusu johtuu bakteeri-infektiosta, joka vaikuttaa orvasketeen ja verinahan ulompaan kerrokseen.
Ruusu (erysipelas) lapsilla: aiheuttajat
Ruusu on ihotulehdus orvaskedessä ja verinahan nystykerroksessa. Se voi kuitenkin levitä myös ihon uloimman kerroksen imusolmukkeisiin.
Kasvoissa esiintyvä ruusu (5–20 % tapauksista) johtuu enimmäkseen A-ryhmän beetahemolyyttisesta streptokokista, joka tunnetaan nimellä Streptococcus pyogenes. Sen sijaan alaraajojen ruusu (80 % tapauksista) liittyy B-, C- tai G-ryhmän streptokokkiin.

Ihon haavaumat ovat ensimmäinen askel taudin synnyssä. Bakteerit voivat päästä sisään monista kohdista ja alkaa lisääntyä:
- Leikkaushaavat
- Hyönteisten puremat
- Pienet haavat
- Laskimohaavat
- Vesirokon aiheuttamat raapimishaavat
Infektio leviää ja tunkeutuu suoraan imunestejärjestelmään aiheuttaen taudin.
Kliiniset ilmentymät
Ruusua epäiltäessä lapsi tulee tutkia mahdollisen ihovaurion tai hiljattaisen nielutulehduksen varalta.
Paikalliset oireet
The New England Journal of Medicine -lehdessä julkaistun katsauksen mukaan lasten ruusulle on ominaista punoittava, tarkkarajainen ja turvonnut ihoalue, jonka yleisin sijaintipaikka on alaraaja ja toiseksi yleisin kasvot.
Paikallisia oireita ovat useimmiten seuraavat:
- Kipu
- Imusuonitulehdus
- Paikallinen adenopatia
Ruususta kärsivät lapset saattavat valittaa infektioalueen polttelusta, arkuudesta tai kutinasta.
Yleisoireet
Yleisoireiden vaikeusaste voi vaihdella. Yleisimmät oireet on lueteltu alla:
- Kuume
- Neutrofiilinen leukosytoosi
- Akuuttivaiheen reaktanttien lisääntyminen (C-reaktiivisen proteiinin lisääntyminen)
Yksi mahdollinen sisäänpääsyreitti voi olla sienitauti, minkä vuoksi sormenvälit tulee tutkia maseroitumisen, hilseilyn tai halkeamien varalta.
Erotusdiagnoosi tehdään selluliitti-infektion kanssa. Selluliitti-infektio on epätarkkarajainen ja se kehittyy hitaammin.
Saatat olla kiinnostunut tästäkin artikkelista: Vyöruusu lapsilla: oireet ja hoito
Ruusuun liittyvät komplikaatiot
Ruusu voi kehittyä lapsilla vakavaksi yleisinfektioksi, mutta se on harvoin hengenvaarallinen. Vaikeimmillaan sairaus aiheuttaa rakkuloita, vesikkeleitä ja jopa kuolion.
Merkittävimpiä paikallisia komplikaatioita ovat:
- Märkäpaiseet
- Tulirokko
- Keuhkokuume
- Aivokalvontulehdus
- Ihokuolio
- Hemorraginen purppura
- Tromboflebiitti
- Rakkuloiden muodostuminen
Ruusun hoito
Ruusua epäiltäessä on aloitettava streptokokkiin tehoava antibioottihoito.
Suun kautta otettavat antibiootit
Ensilinjan hoito ruusuun on penisilliini tai sen puolisynteettiset johdannaiset, joiden antotapa riippuu kliinisen kuvan vaikeusasteesta.
Suun kautta annettavan hoidon kesto on useimmiten viisi päivää. Jos tila ei kohene tässä ajassa, hoidon kesto voi olla 10–14 päivää.
Sairaalahoito
Toisinaan potilas saatetaan joutua ottamaan sairaalahoitoon. Näitä tilanteita ovat:
- Kuolioitumista aiheuttava infektio
- Systeemisen myrkytyksen merkit tai korkea kuume
- Immunosuppressiopotilaat
- Potilaat, jotka noudattavat huonosti lääkitystä ja seurantaa
- Avohoidon epäonnistuminen

Tukitoimenpiteet
Tukihoitoon kuuluvat kylmähauteet, nesteytys, parasetamoli tai alaraajojen kohottaminen. Jotkut tutkimukset neuvovat välttämään ibuprofeenia ei-steroidisena tulehduskipulääkkeenä, koska se todennäköisesti lisää nekrotisoivan faskiitin esiintyvyyttä ja vaikeusastetta.
Jos lapsella on kuoliota tai märkäpaiseita, tarvitaan kirurgista puhdistusta. Imeväisikäiset ja immuunipuutteiset henkilöt tulee ottaa sisään sairaalaan.
Huomioitavaa lasten ruususta
Lasten ruusulla on useimmiten hyvä ennuste ja se hoidetaan yleensä avohoidossa. Toisin sanoen se reagoi hyvin suun kautta otettaviin antibiootteihin.
Diagnoosi on yleensä kliininen, mutta epäselvissä tapauksissa potilas on lähetettävä ihotautilääkärille. Lääkäri määrää noudatettavan hoidon tai toteutettavat toimenpiteet. Itselääkitystä tulee ehdottomasti välttää tällaisissa sairauksissa.
Kaikki lainatut lähteet tarkistettiin perusteellisesti tiimimme toimesta varmistaaksemme niiden laadun, luotettavuuden, ajantasaisuuden ja pätevyyden. Tämän artikkelin bibliografia katsottiin luotettavaksi ja akateemisesti tai tieteellisesti tarkaksi.
- Titou H, Ebongo C, Bouati E, Boui M. Risk factors associated with local complications of erysipelas: a retrospective study of 152 cases. Pan Afr Med J. 2017 Feb 5;26:66. doi: 10.11604/pamj.2017.26.66.11096. PMID: 28451043; PMCID: PMC5398858.
- Bisno AL, Stevens DL. Streptococcal infections of skin and soft tissues. N Engl J Med. 1996 Jan 25;334(4):240-5. doi: 10.1056/NEJM199601253340407. PMID: 8532002.
- Chartier C, Grosshans E. Erysipelas: an update. Int J Dermatol. 1996 Nov;35(11):779-81. doi: 10.1111/j.1365-4362.1996.tb02971.x. PMID: 8915727.
- Goettsch WG, Bouwes Bavinck JN, Herings RM. Burden of illness of bacterial cellulitis and erysipelas of the leg in the Netherlands. J Eur Acad Dermatol Venereol. 2006 Aug;20(7):834-9. doi: 10.1111/j.1468-3083.2006.01657.x. PMID: 16898907.
Tämä teksti on tarkoitettu vain tiedoksi eikä se korvaa ammattilaisen konsultaatiota. Jos sinulla on kysyttävää, konsultoi asiantuntijaasi.







